डेंगू बुखार एडीस नामक मच्छर द्वारा फैलने वाला वायरस के कारण होता है| आम तौर पर यह सर्दी बुखार जैसे प्रकट होता है मगर कभी कभी इससे मौत भी हो सकती है| यह अधिकतर शहरों और शहरों के आस पास होता है| यह बच्चों में अधिक खतरनाक होता है। डेंगू बुखार का कोई विशेष उपचार नहीं है|
यह कैसे फैलता है?
एडीस मच्छर साफ पानी में पनपते है, जैसे पानी टँकी, कूलर फेंके गये रबर टायर इत्यादि| डेंगू से मरीज के खून चूसने पर यह वायरस मच्छर के शरीर में प्रवेश करता है| यहॉं ४-१० दिन रहने के बाद यह मच्छर के लार से अन्य व्यक्ति में प्रवेश करता है| मरीज में लक्षण से शुरुआत के ४-५ दिन बाद तक इनके खून में वायरस मौजूद रहता है जहॉं से वह मच्छर के शरीर में जा सकता है|
लक्षण
मच्छर के काटने से ४-५ दिन बाद बुखार शुरू होता है| शुरुआत में यह अन्य सामान्य बुखार जैसे होता है| बुखार लगातार और अधिक रहता है| साथ में कोई दो और लक्षण मितली और उल्टी, चकता, मांसपेशी और जोडों में दर्द, शरीर में गिल्टियॉं होना या श्वेत रक्त कण कम होना|
गंभीर डेंगू होने के पहले खतरे के निशान होते है- पेट में दर्द, लगातार उल्टियॉं, जिगर फुलना, नाक मुँह या आंत से खून जाना, सुस्ती लगना, खून जॉंच में विशेष बदलाव दिखना| गंभीर डेंगू के स्थिती में तुरंत सही इलाज न करा जाए (खून चढाना, ब्लड प्रेशर बनाए रखना इत्यादि) तब मौत हो सकती है| इसे टूर्नि के टेस्तट से भी पता किया जा सकता है|
यह बताना मुश्किल होता है की किसे साधारण डेंगू होगा और किसे गंभीर डेंगू (जिसे पहले डेंगू हेमोराजिक फीवर और डेंगू शॉक सिण्ड्रोम कहा जाता था) होगा| लेकिन १४ वर्ष से कम उम्र में गंभीर डेंगू होने की संभावना अधिक होता है| डेंगू वाइरस से चार प्रकार होते है| एक प्रकार से संक्रमण होने के बाद कुछ महिनों तक डेंगू से सुरक्षा होती है मगर उसके बाद उसी या अनकय प्रकार के डेंगू वायरस से पुन: संक्रमण होने से गंभीर डेंगू होने का डर रहता है|
निदान
चिकित्सीय रूप से डेंगू और अन्य किसी भी वायरल बुखार में फर्क करना मुश्किल है। इस के लिए कोई निश्चित लक्षण या चिन्ह मौजूद नहीं हैं। मलेरिया और टाइफाइड से भी डेंगू के निदान में मुश्किल होती है। डेंगू माहमारी के समय बुखार के हर मामले को डेंगू ही मान कर चलना चाहिए।
डें.ही.बु के लिए टोरनीकैट टैस्ट
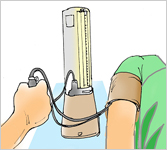 |
| रक्तचाप ८० के उपर चढाने के बाद हाथ पर खून के छोटे धब्बे पानेपर डेंगू का घातक स्वरूप हम पहचान सकते है |
यह पता करने के लिए कि डेंगू बुखार कहीं डें.ही.बु में तो नहीं बदल रहा हमारे पास एक आसान टैस्ट उपलब्ध है। रोगी की बांह पर खून का दबाव नापने वाले उपकरण की पट्टी कस कर बांध दें। दवाब को ४० मिली मीटर (शिराओं का दबाव) तक बढ़ाएं। बांह के आगे वाले हिस्से की त्वचा को ध्यान से देखें। अगर त्वचा पर छोटे छोटे लाल दाग दिखाई देते हैं तो इसका अर्थ है कि रोगी में रक्त स्त्राव की प्रवृति है। पट्टा खोल दें। ये टैस्ट बच्चों के मुकाबले बड़ों में ज़्यादा भरोसेमंद होता है।कोई भी दवा वायरस की इस बीमारी को नहीं रोक सकती। अगर रक्त स्त्राव शुरु हो जाए तो सिर्फ रोगी को सहारा देने वाले उपाय किए जा सकते हैं। सिर्फ डेंगू बुखार से पीड़ित व्यक्ति को सिर्फ पैरासिटेमॉल देना काफी है। परन्तु डें.ही.बु या उसका शक भी हो जाने पर रोगी को अस्पताल में भरती किया जाना ज़रूरी है। वहॉं उसे एक अलग वार्ड में रखा जाएगा। रोगी के पलंग पर तुरंत मच्छरदानी लगा दी जानी चाहिए इससे किसी दूसरे व्यक्ति को रोग न लगेगा। रक्त स्त्राव शुरु होते ही खून (खासकर के प्लेटलेट पॅक) देने की ज़रूरत पड़ जाती है। इसलिए पहले से ही खून देने वालों का इंतज़ाम कर लें।
एैस्परीन किसी भी हाल में नहीं देनी चाहिए क्योंकि इससे रक्त स्त्राव बढता है। पैरासिटेमॉल एकमात्र सुरक्षित दवा है। इसलिये डेंगू बुखार में खून की जॉंच में प्लेटलेट काऊंट का बडा महत्त्व है।
बचाव और नियंत्रण

मच्छर नाशक छिडकाव

मच्छर नाशक छिडकाव
डेंगू एक गंभीर बीमारी है और बहुत तेजी से फैलती है। इसलिए ज़्यादा ज़रूरी है कि इसकी रोकथाम की जाए। ऐसा उन जगहों को हटा कर किया जा सकता है जहॉं मच्छर प्रजनन करते हैं। ऐसा हर हफ्ते किया जाना चाहिए ताकि मच्छरों के लार्वा से पूरा मच्छर न बन सके। पानी के बर्तनों को खाली करें और नीचे से खुरच दें ताकी उनमें कोई भी अंडे बाकि न रहें।
फैलाव रोकने के लिए डेंगू के सभी रोगियों को अलग रखें। मच्छरों से फैलाव को रोकने के लिए कीटकनाशक मच्छरदानियों का इस्तेमाल ज़रूरी है। इस बीमारी से बचाव के लिए कोई भी ऐसी वैक्सीन उपलब्ध नहीं है। पर एक बार ये बीमारी होने पर करीब ४ महीनों के लिए प्रतिरक्षा हो जाती है। अगर कई बार डेंगू बुखार हो जाए तो उससे जिंदगी भर के लिए प्रतिरक्षा क्षमता उत्पन्न हो जाती है। मच्छरों पर मुहीम चलाकर, उनके प्रजनन के स्थान खतम करें। डेंगू बुखार से बचाव के लिए यही एकमात्र लंबे समय की तरकीब है।